Панкреатит – воспаление поджелудочной железы, характеризуется острым и хроническим подвидами. Самая главная опасность болезни хронический панкреатит заключается в самостоятельном переваривании органа (саморазрушение). При воспалении секреты поджелудочной не дислоцируются в двенадцатиперстный отросток, а активируются в собственном органе, и начинается самостоятельное его переваривание. Токсические вещества и излишки секретов выбрасываются в организм и повреждают мозг, лёгкие, печень, почки.
Болезнь всегда протекает с ярко выраженной симптоматикой, проявляется сильными болевыми ощущениями, характеризуется большой вероятностью летального исхода.
Содержание
Особенности анатомического строения
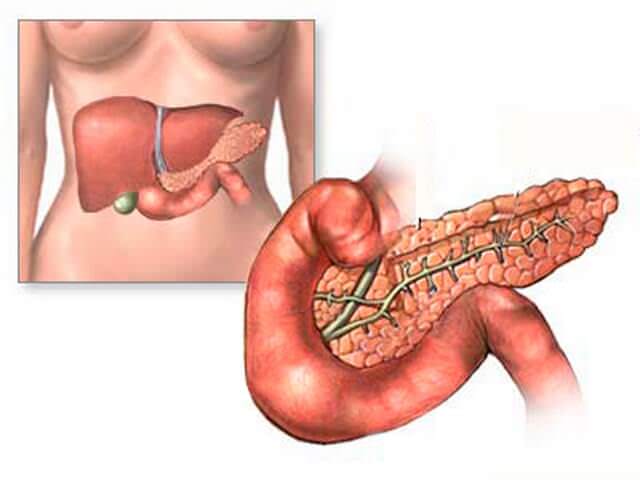
Поджелудочная железа – орган пищеварительного тракта, расположенный в забрюшинной области сзади желудка на задней брюшинной оболочке эпигастрального участка, захватывает левой стороной подреберную область. С желудком железу разделяет щелевидное пространство сальниковой сумки, в заднем расположении находятся почечная вена и аорта. У младенцев железа расположена значительно выше, чем у взрослого человека, на уровне 11-12 позвонков.
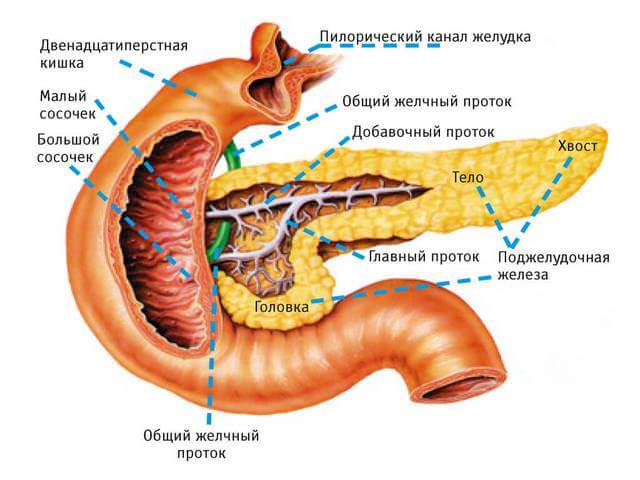
Строение поджелудочной железы разделяется на головную часть с крючковидным выступом, тело и хвостатый участок. Голова поджелудочной окружена двенадцатиперстной кишкой на уровне первой и второй верхних частях поясничного позвонкового отдела.
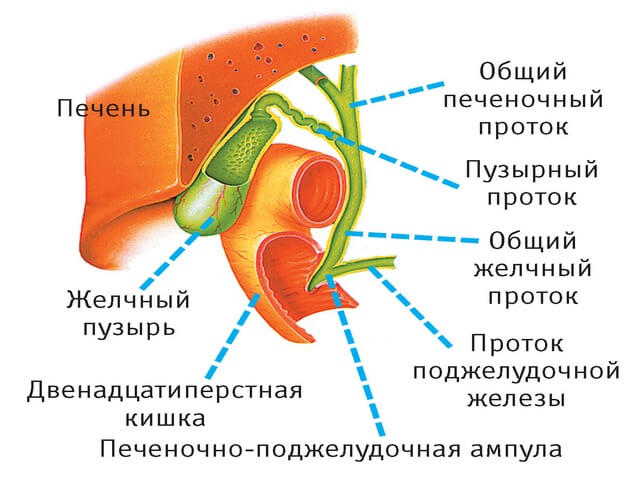
Выводящий канал (Вирсунгов проток) вбирает в себя большое количество разветвлений: желчные протоки; большой сосочек двенадцатиперстной кишки.
Кроме главных каналов, в железе находятся добавочные (вариабельные), контактирующие с дуоденальным сосочком. Также могут быть кольцевидные каналы, сдавливающие двенадцатиперстную кишку.
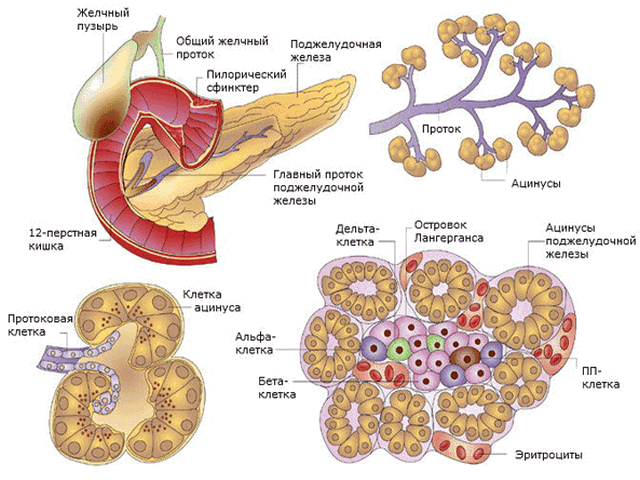
Поджелудочная железа относится к альвеолярным железам со сложным строением. В составе различаются два неравномерных участка:
- большой участок железистого органа для осуществления внешнесекреторной функции. Участок вырабатывает пищеварительный фермент и выводит его через выводные каналы в двенадцатиперстную кишку;
- маленький участок представляется панкреатическими отростками (островки Лангерганса) и классифицируется как часть эндокринной системы.
Экзокринный участок (большой) представлен большим количеством выводящих протоков для транспортировки амилазы, липазы и протеазы в двенадцатиперстный отросток.
Малый, эндокринный участок железы ферментирует глюкагон, инсулин, соматостатин, полипептиды и грелин. Железистый орган активно крове- и лимфоснабжается и впитывает множественные питательные элементы.
Поджелудочный фермент принимает участие в переработке пищи: совместно с желчью они эмульгируют и расщепляют жир до жирной кислоты; альфа-амилазу — до углевода, а протеазы — до белка.
Пептидные инсулиновые гормоны вместе с глюкагоном, образованные в лангергансоклеточном участке, занимаются регулировкой углеводного метаболизма в организме. Повреждение клеток островка всегда связано с возникновением сахарного диабета.
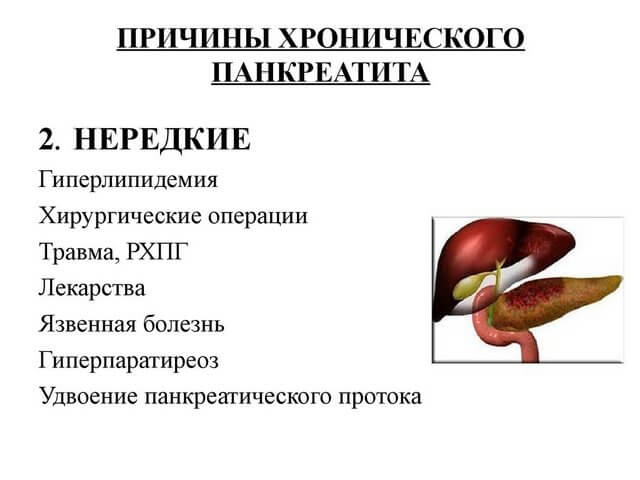
Этиология развития заболевания
По современным статистическим исследованиям, 70% заболеваний возникают вследствие употребления алкогольной продукции, 20% — развиваются в результате осложнений желчнокаменных заболеваний.
Общеклинические причины:
- длительные пищевые или химические отравления;
- вирусно-инфекционные заболевания;
- желчнокаменная болезнь;
- ожирение;
- осложнение после гастрита с наличием бактерии Хеликобактер пилори;
- грибковые поражения ткани;
- паразитарные инфекции;
- неправильная функциональность сфинктера Одди;
- постоперационные и эндоскопические осложнения;
- врожденный генетический синдром;
- алкоголизм.
Также причиной возникновения могут являться психогенные факторы: психологические травмы, длительное стрессовое состояние, нервно-сосудистое перенапряжение.
Классификация воспалительных процессов
У медиков есть большое количество способов классифицирования воспаления:
- Первое классифицирование произвели в 1946 году: развитие хронического панкреатита вследствие алкоголизма.
- 1963 год – панкреатит, развивающийся вследствие особенностей морфологических и этиологических признаков.
- Новая международная систематизация, 2007 год – множественные факторы риска M-ANNHEIM с характерным проявлением: острый рецидивирующий, хронический, острый хронический.
В основном, заболевание в стадии хронического панкреатита развивается после острого приступа. Сами преобразования острого в хронический являются условными и проявляются более чем через полгода после начала заболевания.
Объёмное поражение (некротические видоизменения) железистой ткани различаются по следующим типам:
- отёчный вид – преобразование единичного панкреатоцита без возникновения некротических областей;
- деструктивный – панкреонекрозные множественные преобразования;
- мелкий очаговый – слабая степень панкреонекроза с очаговым поражением минимальных участков;
- средний очаговый – средняя степень поражения;
- крупное очаговое поражение поджелудочной железы;
- тотальный, субтотальный панкреонекроз с захватом всей территории поджелудочного железистого пространства (головка, тело, отросток).
По степени летальности различаются:
- Ранняя смертность вследствие симптома полиорганной недостаточности – тяжелая неспецифическая реакция организма с расстройством всех микроциркуляций, метаболизма, нарушением функциональности и структуры органов.
- Поздняя смертность – вследствие длительного гнойного септического поражения и осложнений деструктивной степени в гнойно-некротический парапанкреатит.
Проявления патологии
Симптоматика различается в проявлениях острой и хронической форм. После перенесённого острого приступа образуются кистозные наросты (псевдокисты) в железе, на фоне этого образуется хроническая форма заболевания. При хроническом подвиде возможны приступы острого проявления, которые отличаются от обострений хронического панкреатита.
Типичные симптомы острого течения болезни:
- Усиленные резкие охватывающие болевые синдромы в эпигастральном участке. Боли возникают внезапно, с ярко выраженными проявлениями и постоянным иррадированием в левой части тела.
- Желчные рвотные массы без облегчения болей.
- Если увеличена головка органа, то начинается механический билирубиновый гепатит с проявлением желтушных пигментов на коже, пожелтением глазного белка, окраской мочи в темно-коричневый цвет и осветлением кала до светло-жёлтого оттенка.
Основные общеклинические проявления характеризуются экзокринной недостаточностью ферментов. Железа становится неспособной вырабатывать необходимое количество ферментированных веществ для переваривания пищи. Сильное увеличение в объеме, накопление патологической жидкости, образование псевдо-кистозных наростов приводят к:
- сдавлению окружающих органов;
- болевым ощущениям механического давления;
- нарушениям дислокации пищевых масс в желудке и двенадцатиперстной кишке;
- нагноению кистозных наростов.
Склеротические деструктивные процессы головки поджелудочной сдавливают потоки желчевыводящих и Вирсунгова (поджелудочного) протока – псевдотуморозные проявления. Данный вид патологии также вызывает механическую желтуху и обострения, не эквивалентные острому течению заболевания. Обострение часто сопровождается полинейропатией периферических нервов с многочисленными вялыми параличами конечностей, органов и систем организма.
Симптоматические признаки
Общеклинические признаки хронического панкреатита: тупые, ноющие болевые ощущения в левом подреберье, особенно усиливающиеся после жирной и тяжелой пищи. Ощущение тяжести в эпигастральной области, тошнота и горечь во рту.
Для обследования используются срочные визуальные способы обследования.
Методом тестирования определяются хронического панкреатита симптомы и лечение назначается соответствующее:
- Синдром Тужилина: осмотр кожных поверхностей выявляет гемостаз, обширные реакции в виде ярко-красных точечных излияний по области тела размером от одного до четырёх мм. Это ангиомы, образованные протеолизом, – деструкции ферментированными частицами капиллярной ткани сосудов. Данное проявление диагностируется при обострении хронического панкреатита и выброса в кровь превышенного количества ферментированных веществ.
- Синдром Дежардена – выраженные болезненные ощущения при ощупывании панкреатической зоны, находящейся в области железистого органа на 6 см выше расположения пупочной впадины, в отрезке, присоединяющим правую подмышечную выемку с пупочной областью.
- Синдром Шоффара – болевые ощущения в области головного участка поджелудочной, расположенного на 6 см выше пупочной выемки с правосторонним углом среднего участка туловища.
- Мейо-Робсон – болевой синдром в участке проекционного отражения отростка, расположенного на пересечении средней и наружной третьей части, через область пупочной впадины, левого ребра и подмышечного угла. Болезненные ощущения локализуются в левореберном участке позвоночника.
- Губергриц-Скульский – повышенная болезненность в проекционной линии соединения головки и отростка.
- Гротт – при ощупывании левосторонней области живота прощупываются гипертрофические видоизменения подкожно-жировой прослойки.
- Мюсси-Георговский – боли при давлении на правый диафрагмальный нервный узел грудино-ключично-сосцевидных мышечных волокон в области надключичного нервного окончания (френикус-синдром).
- Синдром Кача – болевые пальпации проекции правосторонних T1X-TX1 и левосторонних Т8-Т9 позвонков грудины.
- Воскресенский – данный синдром выявляется тем, что в железистой ткани не пульсирует брюшная аорта.
Диагностические методы исследования
Общеклиническое и инструментальное обследования позволяют выявить патологические деформации в железистой ткани и связанные с этим осложнения на ряд органов и систем организма. Для обследования назначается прохождение секретин-панкреозиминового тестирования, С-дыхательный тест на Хеликобактер, выявление эластазы в каловых массах, общеклинические и биохимические исследования крови, ультразвуковое обследование, компьютерная и магнитно-резонансная томография.
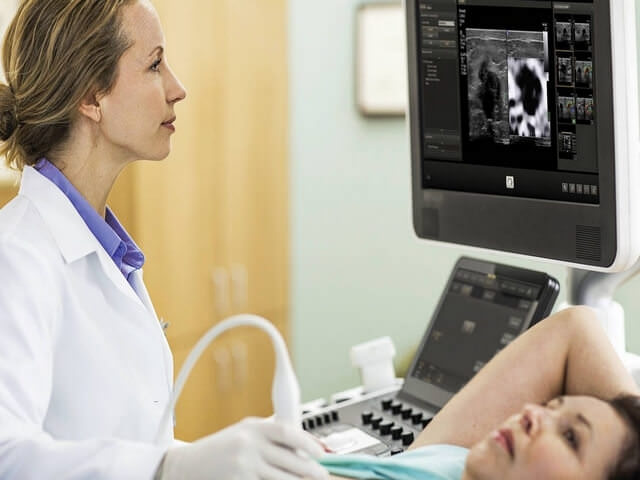
Ультразвуковая диагностика
Самым безболезненным, доступным способом обследования без явно выраженных противопоказаний является УЗИ брюшной полости. С помощью данного метода можно определить физические изменения объема железистой ткани, вычислить участки пониженной или повышенной эхогенности, наличие кистозных наростов, места их локации, диаметральные характеристики протока. На основании ультразвуковой диагностики определяется степень тяжести, а также ставится предположительный прогноз развития патологии.
Эластография
Одной из разновидностей ультразвуковой диагностики считается тканевое сканирование эластичности материала – эластография. Информация об эластичности ткани отображает гистологические особенности деформирования железы.
Эластография – визуализация проявления упругости мягких тканей, по степени жесткости диагностируют наличие болезни органа. Например, при злокачественных новообразованиях пораженная ткань будет тяжелее и жестче, чем здоровые органы.
Визуализация осуществляется в приобретении напряженных деформированных данных, которые показывают ту или иную степень эластичности и анатомические характеристики ткани.
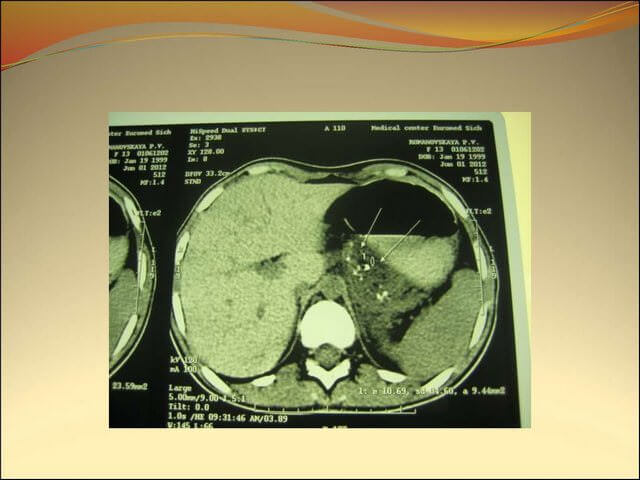
Компьютерное послойное обследование органа
Компьютерная томография выявляет размеры и форму поджелудочной, новообразования, кистозные наросты, воспалительный процесс, состояние и функциональность железистых протоков. Наиболее детальное обследование органа производится с помощью компьютерной диагностики с применением контраста.
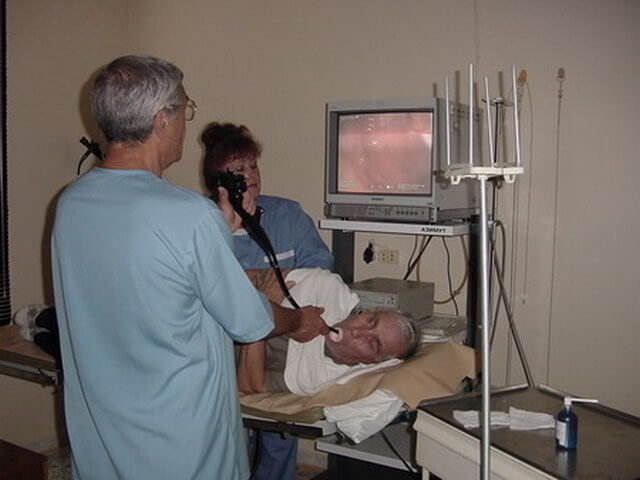
Эндоскопическая холангиопанкреатография
Ретроградное холангиопанкреатографическое исследование – комбинация эндоскопии и рентгенологической диагностики. Эндоскопический аппарат внедряется в участок двенадцатиперстной кишки с большим дуоденальным отростком и открытым проходом кишки. Через проток производится зондирование участка с внутренними протоками и подачей контраста, с помощью рентгенологического обследования визуализируется состояние протоков.
При выявлении сужения канала или закупорки желчными камнями проводятся эндоскопические операции, направленные на освобождение или увеличение протока, устранение препятствий, выведение камней. Для этой цели через полость эндоскопа производят разрез ткани электрическим током высокой частотности.
Эндоскопическая холангиопанкреатография (ЭРХПГ) производится следующим образом – полость гортани обезболивают лидокаиновым раствором, вводится оптический дуоденофиброскоп, который проходит через пищевод, желудок непосредственно в двенадцатиперстный отросток к участку соединения желчного и поджелудочного канальца.
Общеклинические лабораторные методы исследования
Особенности функциональности поджелудочной выявляются при помощи лабораторных анализов. Железистая ткань имеет тенденции выделять в полостное пространство двенадцатиперстной кишки ферментированные вещества, применяемые для активного переваривания, расщепления и усвоения пищи, а также выделяет в кровь некоторое количество инсулина для оптимального насыщения и усвоения глюкозы.
Общеклинический биохимический анализ крови
Наиболее простой метод лабораторной диагностики, позволяющий определить переменные величины эндокринологических функциональностей, — это определение концентрированности глюкозы в крови. Также по клиническому анализу крови определяется уровневый баланс амилазы. Данный метод исследования относится к средне-информативным способам, так как не всегда поражение поджелудочной связано с изменением уровня амилазы в крови.
Секретино-панкреозииновое тестирование
Тест, позволяющий определить реальную экзокринную функциональность железы с применением ультразвуковых, рентгенологических и других способов комплексного обследования или самостоятельного диагностирования. Разделяется на инвазивное — с введением зонда — и неинвазивное беззондовое тестирование. Тестирование основано на выявлении количества сниженной секреции панкреатического фермента, данный способ считается наиболее информативным при резком снижении ферментного уровня.
Один из недостатков способа – тяжелый принцип произведения тестирования и непереносимость, а также тяжелая переносимость тестирования пациентами. В основном, диагностику производят методом зондирования гастродуоденального канала, введением секреторной жидкости, стимуляцией выработки ферментов и извлечением содержимого с помощью двухканального зонда.
Беззондовый метод:
- исследование кала на наличие ферментов;
- суточное выделение в кале жировых масс;
- С-дыхательный тест, с помощью которого определяется выделение гидролизных субстратов в дыхании.
Способы лечения панкреатита
Если вы хотите знать, как лечить хронический панкреатит, в первую очередь установите степень тяжести заболевания. При остром течении важно выявить степень поражения почек, печени, желчного пузыря и бронхолёгочной системы. Если деструкция сочетанных органов не имеет ярко выраженных проявлений, то острая фаза приступа проходит и переходит в хроническое течение заболевания. Можно ли вылечить хронический панкреатит? Полностью избавиться от болезни не всегда возможно, но при соблюдении ряда условий можно прожить с панкреатитом достаточно долгую и насыщенную жизнь.
Очень важно при болезни купировать острые проявления патологии.
- Первый и самый главный принцип лечения – это голодание, полное исключение любых питательных веществ в течение нескольких суток. Этот обязательный лечащий фактор для предоставления отдыха поджелудочной железе и прекращения выработки ферментов.
На данной стадии чаще всего требуется стационарное лечение хронического панкреатита для поддержания с помощью внутривенных вливаний необходимых препаратов жизненно важных функций организма и предотвращения развития осложнений.
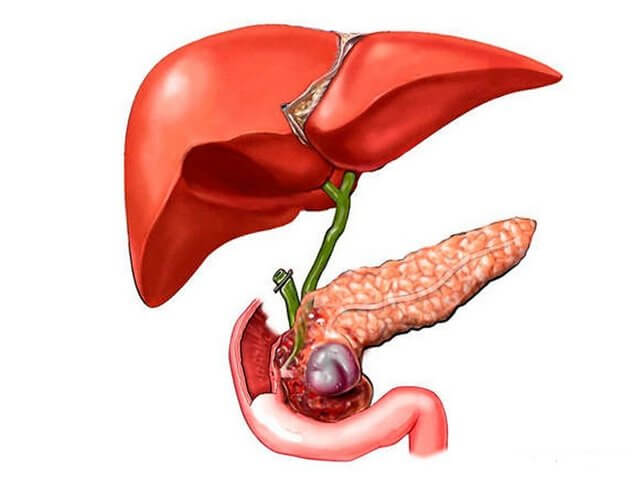
При образовании кистозных наростов требуется оперативное вмешательство для резекции новообразований.
В случае перекрытия протоков поджелудочной или желчно-выводящих каналов острые или обостренные приступы могут продолжаться в течение нескольких дней, недель. Для реабилитации требуется внутривенное кормление парентеральным способом в течение от одного до полутора месяцев до оптимального восстановления ткани железы (не применяется при легких и средних случаях обострения).
Особенности лечения хронического заболевания
Острый панкреатит всегда переходит в хроническую стадию той или иной степени сложности. Терапевтическое лечение хронического панкреатита зависит от степени поражения железы, наличия сочетанных патологий, возраста и веса больного. В медицинской практике выделяются три разновидности недуга:
- Гиперсекреторный – выработка поджелудочной железой повышенного уровня ферментированных веществ, секрета и дебит бикарбоната.
- Гипосекреторный – недостаточное выделение ферментов или бикарбонатов и секрета при нормальном вырабатывании ферментированных элементов.
- Обтурационный – с двумя подвидами (блокирование нижней или верхней панкреатической секреции). Блокировка нижнего участка проявляется при снижении объёма секреции и нормальной выработки ферментов и гидрокарбоната. Данный вид патологии наблюдается при опухолевых образованиях головной части поджелудочной и закупорке камнем протока выходного канала. Верхняя блокировка характеризуется снижением объёмов секрета с сохранением активности ферментов и гидрокарбоната, выявляется при дегенеративно-склеротических изменениях фильтрации сосудов железистой ткани.
Гипертрофированный хронический панкреатит в стадии обострения купируется с помощью полного голодания в течении трёх либо четырёх суток и с последующим соблюдением диетического стола №5 (Певзнер). Перерыв между приёмами пищи не должен превышать четырёхчасовой промежуток.
Гипосекреторная недостаточность восстанавливается с применением ферментированных средств (Панкреатин, Пангрол, Креон и другие препараты на основе панкреатина) и ингибиторов АПФ Эналаприл, Каптоприл, Моноприл, Периндоприл).
Псевдо-кистозное образование в слабой степени выраженности удаляется методом пункционного дренирования, ярко выраженная киста резецируется только с помощью проведения хирургической операции. При сцеплении кистозного образования с выводящим каналом поджелудочного протока применяется пункционный цистогастроанастомоз.
Свищевое новообразование в тканях резецируется путем оперативного вмешательства либо пункционным терапевтическим способом.
Псевдотуморозный панкреатит часто имеет одинаковые проявления со злокачественным преобразованием, поэтому при лечении применяют индивидуальные способы реабилитации в точном соответствии с характеристикой болезни.
В лечении заболевания любой этиологии рекомендуется постоянный приём натуральных минеральных вод из естественных источников: Ессентуки №4 и №7, Нарзан, Боржоми. Вода употребляется только в подогретом (до 35-40 градусов по Цельсию) виде.
Ферментированные вещества и способы купирования яда
Патологический анамнез хронический панкреатит — симптомы и лечение обусловлены тяжестью эндогенного отравления организма. Активное ферментное вещество трипсин по своим свойствам идентично с ядами некоторых разновидностей змей. По данным обследований, реакция человеческого организма на трипсин схожа с анафилактическим шоком от укуса змеи. После долгих обследований учеными было предложено лечение панкреатической интоксикации с помощью энтеросорбентов и исследования реакции хитина, полифепана и энтеродеза. Все исследования доказали эффективность приема энтеросорбентов и снижение уровня летальности при обострении патологии.




/rating_off.png)