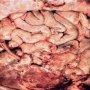
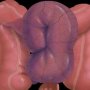
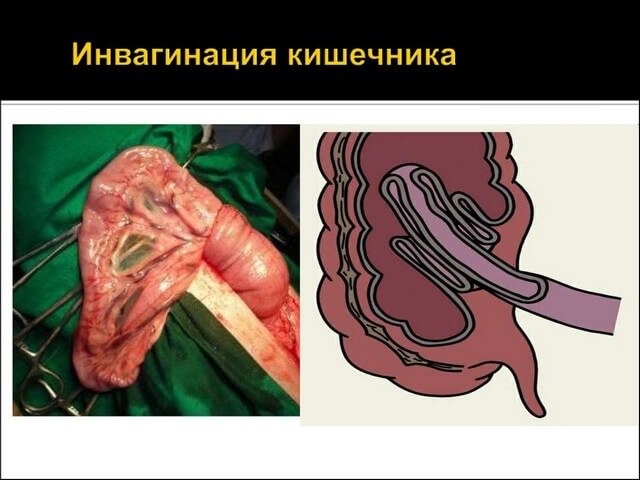
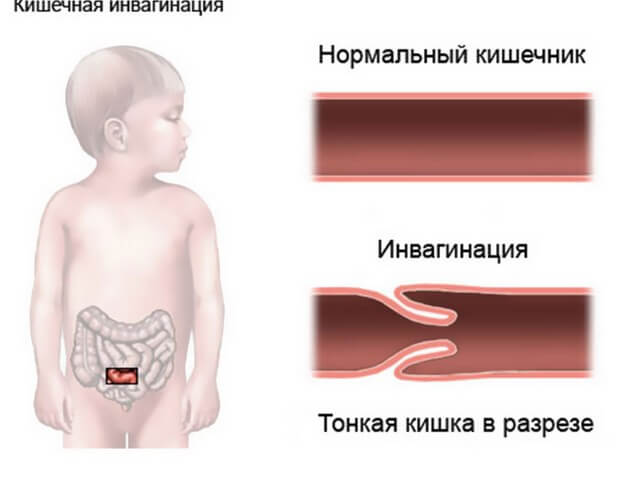
Часто встречаемая патология непроходимости кишечника в детском возрасте, инвагинация кишечника — острая реакция, когда происходит внедрение одного участка кишечника внутрь соседнего сегмента. При этом перекрывается просвет кишечника, развивается кишечная непроходимость, а в тяжелых случаях — ишемия участка. Происходят сдавление сосудов, застойные явления в венах с отечностью либо геморрагия с развитием участка омертвления и некроза — с гниением. Чаще всего при инвагинации более узкая часть тонкого кишечника внедряется в его более широкий просвет.
Этот недуг в своем большинстве поражает детский организм в возрасте от 3 месяцев до 3 лет. Приблизительно 65% случаев приходится на деток до одного года и относится к самой распространенной патологии непроходимости кишечника. У малышей мужского пола болезнь встречается 2 раза чаще, чем у девочек. У ребёнка старше 12 месяцев инвагинация чаще всего связана с наличием опухолевых образований, а у грудничков, как правило, болезнь идиопатическая.
Содержание
Факторы развития
Самым распространенным предзнаменованием недуга считается некоординированная повышенная перистальтика кишечника.
Другие причины развития:
- воспалительные процессы слизистой оболочки желудка и кишечника;
- частые ОРВИ;
- введение прикорма, особенно на основе фруктов или овощей (клетчатка, входящая в состав, усиливает перистальтику кишечника);
- патология моторики слепой и подвздошной кишок;
- нарушение в развитии разделительного клапана между толстым и тонким отделом кишечника.
У малышей старше 1 годика этот недуг может возникнуть на фоне следующих патологий:
- онкологические заболевания клеток лимфатической системы;
- болезненные наросты на слизистой оболочке кишечника;
- гемморагический васкулит;
- локальное мешковидное выпирание стенки подвздошной кишки;
- наследственное заболевание, при котором поражаются все органы, выделяющие слизь.
Среди других факторов — частое употребление густой или грубой пищи, частые переедания.
Главной причиной развития данного патологического состояния считается нарушение процесса эвакуации веществ из кишечника, а также патология местного кровообращения, вследствие чего происходит уменьшение кровоснабжения участка кишечника, омертвление ткани с процессом гниения и прободения.
Симптоматика
Среди симптомов заболевания выделяют:
- болезненность в области живота, чаще — приступообразного характера с частотой повторения через 15-20 мин;
- внезапное острое начало на фоне полного здоровья;
- беспокойное состояние ребенка (громкий плач, на лице присутствует выражение страха, малыш сучит нижними конечностями, сжимает руки в кулаки и так далее). При уменьшении болезненности малыш становится спокоен;
- рвотный рефлекс — однократный или повторяющийся, возникающий после болевых ощущений;
- отказ от употребления пищи;
- температура тела нормальная;
- отсутствие акта дефекации и газоотхождения;
- состояние шока (бледность кожных покровов, расширение зрачков, сильное беспокойное состояние);
- выделение крови или слизи с ее примесью взамен каловых масс.
Если в клинической картине отсутствуют кровянистые или слизистые выделения, то ребенку ставят клизму раствором сульфата магния или поваренной соли. Как альтернатива — производят введение пальца в прямую кишку и на кончике его выявляют присутствие этих сред.
При ощупывании области живота пальцами в период между болевыми приступами выявляют, нет ли вздутия и напряжения живота. С правой стороны туловища можно пальпировать эластичное опухолевое образование в форме колбасы с небольшой подвижностью (в процессе приступов оно становится тверже). Намного реже можно распознать опухоль с левой стороны.
Иногда применяют пояснично-брюшное ощупывание двумя руками или сочетают пальпацию области брюшной полости с ректальным обследованием, путем введения указательного пальца правой руки в анальное отверстие, а левой в это время ощупывают брюшину снаружи. Нечасто можно заметить выпячивание через задний проход инвагината в форме мясистой массы красного оттенка.
Неспецифические признаки
Среди неспецифических, характеризующих инвагинацию кишечника симптомов:
- западение подвздошной ямки с правой стороны при баугиниевой заслонке;
- ослабление сфинктера кишечника;
- появление натуживаний постоянного характера при близком расположении инвагината к прямой кишке.
В тяжелых случаях можно увидеть сильное вздутие брюшной полости, частый рвотный рефлекс, омертвление части стенки кишечника с процессом гниения, воспаление брюшины.
Виды патологии
Подразделяются в зависимости от нахождения процесса:
- Тонко-кишечная — интрузия сегмента тонкого кишечника в толстый.
- Подвздошно-ободочная — внедрение нижнего отдела подвздошной кишки в ободочный сегмент толстого кишечника через илеоцекальный клапан.
- Слепо-ободочная — интрузия начального сегмента слепой кишки вместе с червеобразным отростком в ободочный отдел кишечника.
- Толсто-кишечная — внедрение толстого сегмента кишечника в самого себя.
В зависимости от вектора участка кишки, который внедрился в другой участок, интрузии подразделяют на:
- нисходящую — интрузия сегмента в отделы кишечника, расположенные ниже инвагината;
- восходящую — когда инвагинат внедряется в часть кишечника, расположенную выше него.
Диагностические мероприятия
Важно! Необходимо в срочном порядке и правильно поставить диагноз инвагинация отдела кишечника для дальнейшего назначения эффективного лечения. Неоперативное лечение будем менее результативным, если протянуть время с правильной диагностикой патологии.
Диагностические мероприятия начинаются с изучения истории болезни и жалоб пациента:
- неожиданное появление схваткоподобной болезненности с периодичностью через 15-20 минут;
- частый рвотный рефлекс на фоне болей, изначально — остатками еды, а далее носит характер кала;
- наличие слизистых или кровянистых примесей в каловых массах, напоминающих «смородиновое» или «малиновое» желе, спустя 6 часов после начала болезни;
- скопление газов и задержка кала.
При визуализации больного отмечается: бледность кожных покровов на лице, которое покрыто холодным потом. Нижние конечности прижаты к брюшной полости. При ощупывании можно определить мягко-эластичное, слегка подвижное опухолевое образование, которое чаще всего расположено с правой стороны от пупка под ребрами.
При ректальном осмотре выявляется наличие темных кровяных или слизистых выделений без присутствия каловых масс.
На рентгеновском снимке хорошо заметны наличие расширенной петли тонкого кишечника, тень одной части кишки, внедрившейся в другой участок на фоне кишечника, а также теней, напоминающих чаши с жидкостью (чаши Клойбера).
При рентгенологическом исследовании с ретроградным введением в кишечник контрастного препарата и воздуха с помощью аппарата Боброва, необходимым для расправления анатомических складок, на снимке хорошо просматривается инвагинат, по форме напоминающий несколько колец или гофрированную трубку. Рентген относится к основной методике обследования для постановки диагноза. После рентгена ребенок находится в стационаре под наблюдением на протяжении 12-24 часов.
Колоноскопия — это медицинский эндоскопический диагностический метод, во время которого врач осматривает и оценивает состояние внутренней оболочки кишечника. Она выполняется с целью обнаружения инфильтрата, а также присутствия омертвевшей стенки кишечника.
На сегодняшний день предпочтение отдается ультразвуковому исследованию. На УЗИ хорошо просматривается признак «мишени». По внешнему виду это напоминает «кольцо в кольце» или «псевдопочку». При допплерографии заметно нарушение кровообращения в брыжейке, что говорит о хирургическом методе лечения.
Дифференциальная диагностика
Она необходима для постановки правильного диагноза, когда важно отделить инвагинацию кишечника от болезней с похожими симптомами на ранних стадиях:
- Колики в кишечнике. При этой патологии не развивается состояние шока, не обнаруживается опухолевых образований в брюшной полости и нет кровянистых выделений.
- Острое или хроническое воспаление слизистой толстого кишечника и острое инфекционное заболевание, вызванное дизентерийной палочкой. Для этих патологических состояний не выявляется острой болезненности перед испражнением кишечника. Рвотный рефлекс носит не постоянный характер, болевые ощущения на протяжении всего толстого кишечника. Отсутствие состояния шока и опухолевого образования в брюшной полости, позывы к акту дефекации постоянного характера, иногда спазмы сигмовидного отдела кишечника и наличие примесей в каловых массах.
- Острое воспаление червеобразного отростка слепой кишки. Оно отличается наличием постоянной болезненности умеренного характера и напряжением мышечной системы брюшины, отсутствуют признаки непроходимости.
- Геморрагический васкулит. Схожие признаки этих двух патологических состояний: болезненность в области живота приступоподобного характера, рвотный рефлекс, кровянистые выделения из анального отверстия. Отличительные особенности: при геморрагическом васкулите отмечается подъем температуры тела, чаще всего им болеют дети в возрасте от 3 до 5 лет (у грудничков встречается очень редко). На кожном покрове наблюдаются патологические кровоизлияния, папулезная сыпь или крапивница, припухлость и боль в суставах, в каловых массах содержится примесь желчи, иногда в рвотных массах может наблюдаться кровянистое содержимое. Данная патология может способствовать развитию инвагинации.
- Смещение прямой кишки вниз с выхождением ее через задний проход. Постановка правильного диагноза бывает затруднительной, если опухолевое образование при инвагинации опустилось в прямую кишку и вышло через анальное отверстие. При смещении прямой кишки область выпяченной слизистой переходит в кожный покров, а при инвагинате между анальным отверстием и слизистой опустившегося инвагината находится желобок, который ведет в прямую кишку. При смещении прямой кишки не наблюдается резкой боли и тяжелого состояния больного.
- Доброкачественное опухолеобразное образование, растущее из стенки кишечника в его просвет. Выделение кровянистого содержимого при полипе не сопровождается острой болезненностью, коликами, рвотным рефлексом и изменением состояния пациента.
Для подтверждения диагноза необходимы дополнительные исследования.
Лечение инвагинации у детей
Важно! Лечение следует начинать незамедлительно после обнаружения первых признаков этого патологического состояния. Ребенок должен быть госпитализирован в стационар.
Терапевтический метод
В проведении этого метода лечения практически нет противопоказаний (ни по длительности патологического процесса, ни по его расположению).
Важно! В то же время при таких осложнениях как непроходимость кишечника, заворот кишок, шок и воспаление брюшной полости, заражение кровеносной системы организма, при прободении и некрозе тканей кишечника терапевтический метод лечения не имеет смысла.
На сегодняшний день отдается предпочтение терапии с применением физиологического раствора или воздуха. Однако пневмодезинвагинация выполняется намного быстрее, чем процедура с введением раствора, и при ней не возникает риска развития перитонита. Техника выполнения этих двух процедур одинакова.
Введенная клизма повышает давление в кишечнике, следовательно, инвагинация кишечника у детей распрямляется. При применении этих методик необходимо контролировать весь процесс через рентген или УЗИ. Эффективность методик составляет 75%. Результат процедуры находится в прямой зависимости от длительности заболевания: чем дольше присутствовала симптоматика, тем менее результативным будет применение этих способов лечения.
На фоне лечения клизмой с барием такое осложнение как прободение кишечника возникает в 25% случаев, а с воздухом составляет 2%. Эти методы лечения можно повторять не более 3 раз.
Недостатком клизмы с применением бария является то, что на ребенка воздействует многократная радиация.
Оперативное вмешательство
Неоспоримыми показаниями к проведению хирургического вмешательства считаются: состояние шока, неоднократные рецидивы болезни, анатомически неправильное развитие кишечника, тяжелое состояние малыша, воспаление брюшины, омертвление участка кишечника и заражение крови. А при тонко-кишечной инвагинации оперативное вмешательство должно быть незамедлительным.
Также хирургический метод лечения применяют при позднем обращении за помощью, если нет положительного результата после терапевтического метода.
Этапы выполнения операции:
- Выполняют надрез кожного покрова на передней стенки брюшины.
- Участок инвагината аккуратно подвергают растяжению для восстановления нормальной формы кишки.
- Сегменты с нарушением удаляются.
- Во время проведения оперативного вмешательства сразу производят аппендэктомию (даже если в червеобразном отрезке нет воспалительного процесса).
- На раневую поверхность производят наложение швов.
При удалении значительного сегмента кишечника или наличии тяжелой инфекции проводят илеостомию. Это оперативное вмешательство, при котором конечный отдел или петля подвздошной кишки выводятся на переднюю брюшную стенку для формирования постоянного или временного свища с калоприемником. Без этой методики возможно появление осложнений в виде непроходимости кишечника, разрыва стенок кишок. А следом возможно присоединение септического состояния, которое может привести к смертельному исходу.
Если имеет место некроз участка, то проводят его резекцию с наложением анастомоза (соединение одного конца кишечника с другим концом). После проведения оперативного вмешательства повтор заболевания возможен приблизительно в 10% случаев.
Послеоперационная терапия
После хирургического лечения без удаления части кишечника назначается антибактериальная и внутривенная инфузионная терапия в течение 2 суток. Если была резекция, то лечение увеличивается по своей продолжительности в зависимости от состояния больного.При этом проводят декомпрессию желудка через назогастральный зонд.
Разрешается кормить ребенка при расправлении инвагината через 6 часов. Ребенку грудного возраста можно давать сцеженное молоко в количестве 20-30 мл через каждые 2 часа. Через 24 часа можно увеличить объем. Детям более старшего возраста можно употреблять теплый чай через 6 часов после хирургического вмешательства. Через 24 часа переходят на жидкое диетическое питание и только спустя 6-7 дней можно употреблять обычное питание.
Ребенку, у которого была резекция сегмента, разрешается употребление жидкости в небольшом количестве спустя 24 часа после операции.
Действия после операции
В послеоперационный период требуется каждые 4 часа измерять температуру.
В течение трех недель после операционного вмешательства требуется проявлять повышенное внимание к здоровью ребенка. В это время инвагинация кишечника может проявлять симптомы осложнений в виде тошноты, температуры. Ребенок капризничает, плачет. Нужно следить за состоянием шва и тщательно соблюдать гигиену.
Профилактика недуга
Помочь предотвратить развитие инвагинации способен правильный режим питания. Требуется тщательно и грамотно составлять грамотный рацион малыша, учитывая его возраст и вес. Если ребенок имеет симптомы кишечных заболеваний, то следует незамедлительно обратиться к специалисту. Необходимо своевременно избавляться от всех недугов. Тщательно следите за здоровьем ребенка, чтобы уберечь его от неприятных заболеваний.






/rating_on.png)