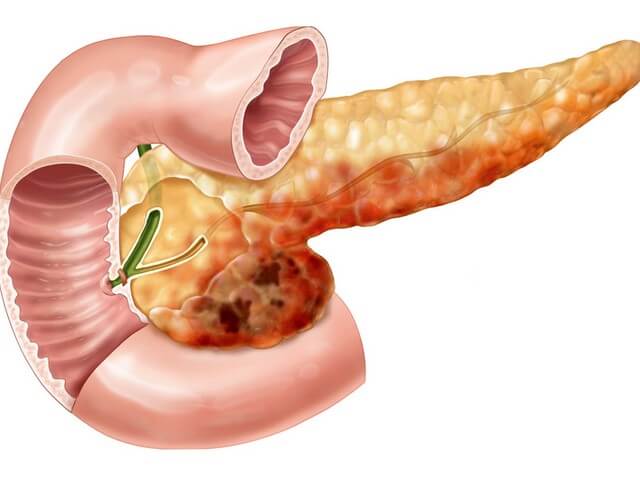
Острый панкреатит — это стремительно развивающаяся болезнь поджелудочной железы, при которой происходит поражение органа собственными ферментами. Основная функция работы железы заключается в выработке секрета, в состав которого входят ферменты, участвующие в пищеварении, а также инсулин и глюкагон, отвечающие за контроль уровня сахара в кровеносной системе организма. При воспалении работа поджелудочной железы нарушается, и она начинает вредить самой себе, переваривая собственные клетки.
Острый панкреатит практически всегда развивается только у взрослых людей. В этой статье мы разберем симптомы и лечение острого панкреатита. Но для начала выясним причины, признаки и диагностику этого недуга.
Содержание
- 1 Причины, вызывающие панкреатит
- 2 Изменения в поджелудочной железе
- 3 Характерные признаки панкреатита
- 4 Факторы развития болезни
- 5 Осложнения заболевания
- 6 Симптомы болезни
- 7 Выявление недуга
- 8 Стадии панкреатита
- 9 Лечение патологии
- 10 Лечение голодом
- 11 Принципы терапии
- 12 Профилактические мероприятия и прогнозы
Причины, вызывающие панкреатит
- сильная алкогольная интоксикация;
- наличие камней в желчном пузыре;
- воспаление в 12-перстной кишке;
- перенесенные травмы в области поджелудочной железы;
- последствия употребления медикаментов;
- наследственность, нарушение обмена веществ, болезни соединительной ткани;
- оперативное вмешательство на органах ЖКТ;
- осложнения после вирусных гепатитов В, С и эпидемического паротита;
- кишечная инфекция, возбудителем которой являются аскариды;
- вследствие уменьшения протока поджелудочной железы;
- нарушения гормонального фона;
- заболевания сосудов.
Изменения в поджелудочной железе
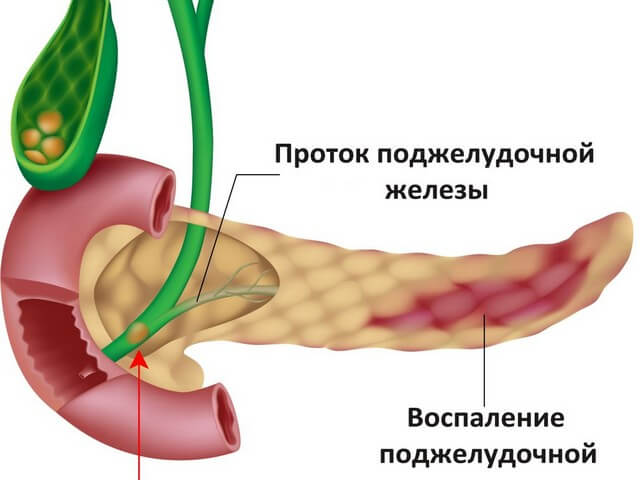
В здоровом состоянии поджелудочная железа производит выработку ферментов, которые затем попадают в 12-перстную кишку, далее — в протоки желчного пузыря. Когда в этой области появляются камни, мешающие движению, увеличивается давление в районе поджелудочной железы. Вследствие этого возможен сбой формирования ферментов. Процессы начинают протекать раньше, чем это необходимо и пища начинает наносить вред поджелудочной железе. Из-за данного фактора в организме развивается острый панкреатит.
Хроническая форма заболевания образуется, когда на тканях органа появляются рубцы, в организме недостаточно ферментов и гормонов. Из-за этого у больного может развиться сахарный диабет.
Характерные признаки панкреатита
Острый вид этого заболевания может проявляться большим диапазоном изменений: от точечных и до возникновения очаговой или обширной гибели тканей в результате пропитывания их кровью. В 90% случаев при остром течении выявляется небольшое саморастворение жировых клеток и тканей, которое сопровождается отеком железы и несильной болезненностью.
Клиническая картина панкреатита зависит от степени, тяжести реакции на начавшееся воспаление в поджелудочной железе.
Факторы развития болезни
Недуг обусловлен тем, что на поджелудочную железу воздействует патология, которая заставляет орган переваривать собственные ткани. Из-за этого увеличивается объём железы, и может образоваться отек или некроз.
Причины развития:
- Процесс, при котором камни желчного пузыря переносятся в желчные протоки. Поэтому в последней области образуются нарушения в работе. Формируется желчная гипертензия.
- Чрезмерное употребление спиртосодержащих напитков. Это вызывает стимуляцию в поджелудочной железе. Более негативное воздействие происходит, если вместе с алкогольной продукцией пациент ест много жирной еды. Горячительные жидкости вызывают в организме сокращения сфинктера, сосудов, нарушения в работе кровеносной системы. Злоупотребление алкоголем грозит тем, что вещество, находящееся в поджелудочной железе, станет более густым.
- Острый панкреатит развивается из-за иных заболеваний пищеварительной системы.
- Болезни кровеносной системы могут вызвать острую форму заболевания. Любой из видов заболеваний комплекса кровообращения грозит развитием данного недуга.
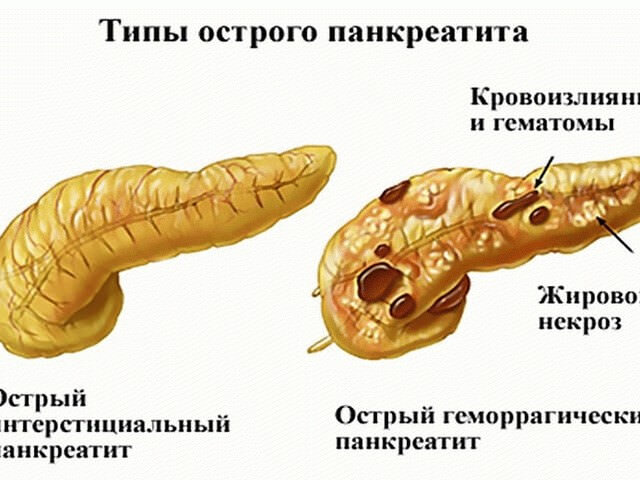
Классификация, принятая в медицине, разделяет острый панкреатит на отечную, гнойную, геморрагическую и жировую формы.
Осложнения заболевания
Своевременная борьба с недугом — это значимая часть выздоровления. В противном случае болезнь может перерасти в более серьезные проблемы, которые потребуют длительного лечения. Возможно развитие одного из последствий заболевания:
- абсцесс;
- воспалительные процессы возле области поражения;
- обильное кровоизлияние;
- гнойный перитонит;
- внешний и внутренний свищ;
- киста.
Каждый из данных видов имеет собственные характеристики, которые позволяют специалисту установить точный диагноз и классификацию болезни.
Классификация недуга выявляет следующие виды панкреатита:
Отечный вид болезни способен вызвать отек тканей поджелудочной железы. Потом она становится более плотной, а кровотечения не происходит. В области ниже печени скапливается жидкость. Воздействия на органы и ткани человека не происходит.
Жировой панкреатит вызывает отёчные процессы в области поражения. Уничтожается дольчатая форма, и развивается большое количество некрозных точек.
Геморрагический вид опасен тем, что вызывает кровотечение в поджелудочной железе. Ткани приобретают цвет от красного до чёрного.
Гнойный тип вызывает гнойный некроз, а на поджелудочную железу оказывается сильное воздействие, которое разрушает орган.
Симптомы болезни
История болезни острый панкреатит начинается с того, что больной почувствует резкие и сильные болевые ощущения вверху живота в начальной стадии болезни (1-3 сутки). Очаг боли меняется в зависимости от конкретных проблем в организме. Неприятное чувство отдается в правое бедро, спину и носит опоясывающий характер. Болезненность может ощущаться как с правой стороны живота, так и слева. При алкогольном генезе болезни симптоматика проявляется через 12-24 часа после опьянения.
Острый билиарный панкреатит сопровождается болезненностью после обильного употребления пищи. В единичных случаях острый панкреатит может протекать безболезненно, но тогда появляется сильно выраженный синдром системной реакции, проявляющийся в виде падения артериального давления, недостатка кислорода в организме, учащенного сердцебиения, дыхательной недостаточности и расстройства сознания.
При остром панкреатите симптомы проявляются болевыми ощущениями вокруг области поражения, и они имеют постоянный характер, доставляя больному довольно много неудобств. Усиление симптомов происходит вследствие употребления неправильной пищи, алкогольной продукции, табака и прочих вредных веществ. У больного могут быть рвота с желчью и тошнота. Кроме того, состояние может ухудшиться даже после употребления воды. Поэтому требуется критично относиться к выбору рациона и пересмотреть свой образ жизни, будучи подверженным острому панкреатиту.
При рвоте содержимое кишечника не выводится из организма. При этом процессе организм лишается довольно большого количества жидкости, что негативно сказывается на состоянии пациента в целом. Происходит уменьшение веса тела больного. Также имеет место метеоризм, когда область живота увеличивается. Болезнь проявляется и на коже пациента — она становится бледной или зеленой, склеры приобретают желтый цвет, в целом кожа более влажная.
Больной теряет довольно много жидкости из-за рвоты. Количество крови может уменьшиться, она становится более густой. Внезапно может произойти сбой в работе кровеносной системы. Образуются кровоизлияния в области живота.
Другие симптомы
В начале заболевания объективные данные довольно скудные, особенно при отечном типе. Однако существует несколько характерных внешних и внутренних признаков панкреатита:
- бледность кожи;
- незначительная желтизна склер;
- легкая синюшность;
- температура тела в нормальных пределах (после присоединения инфекции повышается), пульс может быть в норме или учащенным;
- область живота на ощупь мягкая, редко может наблюдаться вздутие живота. Симптомов раздражения брюшины не выявляется.
Специфическая симптоматика
- У 2 % пациентов слева проявляются цианотичные, редко с желтым налетом пятна и остаточные явления рассасывания кровоподтеков в районе поджелудочной железы. Чаще эти проявления наблюдаются при геморрагическом панкреатите.
- Пятнистость может быть заметна в районе пупка. При перкуссии проявляется громкий музыкальный звук, напоминающий удары в барабан по всей поверхности живота. Если в полости брюшины скопилось большое количество отечной жидкости, то звук будет приглушенным.
- При ощупывании пальцами области живота болевые ощущения проявляются в эпигастрии. В начале болезни напряжение мышечной системы брюшины не выявляется. Иногда могут встречаться сопротивляемость и болезненность в эпигастральной области в районе железы.
- При ощупывании в левой стороне под ребрами может выявиться резкая болезненность. При жировом омертвлении железы очень часто образуется уплотнение воспалительного характера. Его можно нащупать в области эпигастрия.
- Ослабление пульсации брюшной аорты. Шумы при перистальтике кишечника тоже ослаблены и пропадают по мере развития патологии.
- Синдром системного ответа на воспалительный процесс.
Выявление недуга
Решение о необходимости диагностирования панкреатита выносит специалист-гастроэнтеролог, основываясь на совокупных сведениях, полученных при расспросе больного, осмотре пациента, пальпации и перкуссии, инструментальных и лабораторных обследованиях.
Наиболее значимое мероприятия в диагностике — это исследование крови. В этом веществе становится больше лейкоцитов, кровь сгущается из-за недостатка жидкости в организме.
Кроме того, важно провести биохимический анализ. Учитывая параметры этого исследования, можно выявить острый панкреатит. Некротическая форма характеризуется низким показателем кальция. Также исследование поможет выяснить, присутствуют ли болезни печени. Анализ мочи также важен: в ней содержится амилаза, которая помогает узнать о наличии патологии.
Для выявления проблем организма человека применяются инструментальные способы обследования, например, радиография. Это мероприятие позволяет узнать о нахождении в легких застойной пневмонии, наличии в них жидкости.
Довольно действенное средство — это ультразвуковое исследование. Этот метод даст сведения о здоровье поджелудочной железы (ее размерах и отечности) и прочих важных характеристиках (скопление газов и инфильтрата). Также пациенту следует пройти фиброгастродуоденоскопию, чтобы узнать о наличии язв в желудке.
Ангиография позволяет выяснить состояние сосудов пораженной области.
Томография помогает выявить проблемы на срезах. Выполняется с помощью контрастных веществ. Благодаря ей можно более детально выявить размеры и отечность железы, участки омертвления, осложнения панкреатита в форме кистообразных изменений и абсцессов.
Компьютерная томография позволяет получить точную информацию о симптомах заболевания. Данный метод показывает результаты лучше, чем УЗИ. Противопоказания к ней минимальные, потому данные исследования будут максимально достоверные. Правильность результата увеличивается, если применяются контрастные материалы.
Лапароскопия позволяет провести осмотр брюшной полости.
Стадии панкреатита
- Шок-коллапс. Данный этап может длиться до пяти дней.
- Влияние токсинов на организм, малая работоспособность органов. Данный период идёт до девяти суток.
- Этап осложнений.
Лечение патологии
Больных острым панкреатитом следует госпитализировать. Обязательно требуется соблюдать постельный режим. Лечение главным образом направлено на снятие синдромов, облегчение нагрузки на поджелудочную железу и запуск процесса самостоятельного восстановления клеток.
Отечный вид панкреатита обычно лечат при помощи медикаментов-спазмолитиков, таких как Но-шпа, Платифиллин и другие.
Кроме того, назначаются средства против боли (ненаркотические анальгетики, спазмолитики, холинолитики). Если диагноз поставлен на 100% правильно, то разрешено применение наркотических обезболивающих. Лучшим методом обезболивания считается проведение эпидуральной анестезии. Антигистаминные лекарства включаются в курс терапии.
Если же борьба с недугом проводится комплексным методом, то спустя пять суток лечения есть возможность уничтожить все симптомы заболевания. Однако пациенту запрещается употреблять пищу 3 дня. Если в области живота возникают сильные болевые ощущения, требуется приложить холод к этому месту. Кроме того, значительным этапом на пути выздоровления являются промывания желудка больного.
Жировой панкреатит лечится антиферментами и голоданием до пяти суток. В случае нахождения жидкости специалисту требуется убрать её из организма.
Геморрагический вид поддается лечению голодом, промыванием, а также использованием антиферментных лекарств. Курс терапии длится 6 дней. Унять болевые ощущения возможно с помощью введения в организм анестетика.
Также важно вернуть прежнее количество крови в организме. Для этого применяются специальные средства. Если состояние пациента стремительно ухудшается, требуется использовать диуретики, вводя под кожу.
Наряду с этим применяют цитостатические препараты, аналоги соматостатина, ингибиторы протеазы.
Хирургическая терапия
Кроме того, используются хирургические мероприятия. Они показаны в случаях, когда:
- в желчных протоках расположены камни;
- в железе или около неё находится жидкость;
- присутствуют точки некроза, кист и абсцессов.
Среди хирургических мероприятий используют следующие для лечения острого панкреатита: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и другие. Если пациент столкнулся с некрозными пятнами, проводят некрэктомию либо резекцию поджелудочной железы. Выбор метода лечения основывается на степени тяжести некроза.
Также хирургическая операция используется в ситуациях, когда диагноз не удается установить достоверно, и присутствует вероятность не заметить иной недуг, который лечат с помощью данных мероприятий.
Время после операции пациент должен проводить, занимаясь активной профилактикой осложнений и реабилитационным лечением.
Борьба с легкой степенью развития обычно не вызывает дополнительных проблем, и улучшение в состоянии больного наступает в ближайшее время. Чтобы вылечить тяжелую форму, потребуются больше усилий и более длительный период терапии.
Лечение голодом
Соблюдение особой диеты при остром панкреатите помогает снять симптомы, и лечение будет более действенным. Время голодания составляет до двух до четырех суток, и оно оказывает положительный результат на борьбу с недугом. Признаки заболевания уничтожаются. Больного больше не беспокоят тошнота и рвота, болевые ощущения и увеличение объема живота. Но помните, что эта мера не способствует устранению снижения веса пациента и попаданию гнойной инфекции.
В некоторых ситуациях для лечения могут применять парентеральное питание. Также возможно использование корректировки рациона в оздоровительных целях.
Принципы терапии
- Выбор конкретного способа борьбы с болезнью основывается видом недуга, этапом и осложнениями.
- Практика множества специалистов говорит о том, что консервативное лечение приносит больше положительных результатов, чем проведение хирургических мероприятий.
- Групповая консервативная терапия включает в себя медикаменты, помогающие устранить боль, сокращения сфинктера, и решения, которые помогают уменьшить количество выделяемого секрета в поджелудочной железе. Используются противошоковые и помогающие нормализовать сбои в работе гомеостаза средства.
- Все лечебные мероприятия, проводимые против острого панкреатита, направлены на избавление от нарушений работы поджелудочной железы. При этом лечение оказывает лишь небольшое влияние на изменения органа по форме и на воспалительные процессы.
- Процессы, направленные на выздоровление пациента, требуется проводить в виде комплексного динамического лечения, которое будет осуществляться под наблюдением специалистов в медицинском центре. Помните, что при остром панкреатите лечение будет успешным только в случае правильности выбранных методов и своевременного проведения мероприятий. Только врач определит, как лечить ту или иную форму болезни.
Профилактические мероприятия и прогнозы
Предотвращение появления панкреатита, главным образом, — это ведение здорового образа жизни. Необходимо правильно питаться, не употреблять вредную пищу и алкоголь, не курить табачную продукцию. Острая форма заболевания появляется как у тех, кто постоянно чрезмерно употребляет алкогольные напитки, так и у тех, кто не злоупотребляет ею, но любит острую, жареную и жирную еду.
Прогноз при данном недуге варьируется в зависимости от формы, правильности лечения и осложнений заболевания.
Легкая степень, как правило, даёт положительный прогноз терапии. Однако, если больной столкнулся с некротическим или геморрагическим видами болезни, то не исключена довольно высокая возможность летального исхода.
Если будет назначено неверное лечение, или пациент не будет соблюдать предписания врача, соблюдать диету, не изменит образ жизни, то у больного могут возникнуть повторные заболевания, либо болезнь перейдет в хроническую форму.
Если вы столкнулись с острым панкреатитом, вам следует обращать внимания на все симптомы и изменения в поведении организма. Требуется осознанно подходить к выбору продуктов питания, поскольку неправильная пища способна вызвать осложнения. Учитывайте, что вкус еды не является главным критерием выбора.
Все эти рекомендации важны, если возник острый панкреатит у детей. Помните, что ребенок может просить вкусную пищу. Однако такое решение может привести к более тяжелому состоянию больного, что особенно критично для маленьких пациентов.
Заключение
Острый панкреатит — это заболевание, с которым может столкнуться каждый, поскольку образ жизни многих людей подталкивает организм к формированию недуга.
Следует соблюдать профилактические мероприятия и корректировать свой образ жизни и рацион так, чтобы предотвратить формирование болезни. Достаточно один раз нарушить режим, и организм вновь подвергается опасности проявления острого панкреатита.








/rating_on.png)



